Цели и особенности восстановления после хирургии

Каждый пациент восстанавливается по-своему, поэтому подход к реабилитации может отличаться. Кому-то она дается проще, другим придется приложить больше усилий. Во многом это зависит от возраста и общего состояния здоровья пациентам. Главное – постоянно наблюдаться у лечащего врача или хирурга, который проводил операцию.
К целям реабилитации относят:
- нормализация и поддержание правильной осанки;
- формирование прочного мышечного корсета, который будет удерживать позвоночник;
- профилактика вторичного появления грыжи;
- изменение образа жизни, в том числе подстройка под новый размер позвоночника, если был удален диск;
- устранение болей и других неприятных ощущений;
- возвращение к нормальному функционированию, привычным обязанностям.
В ходе реабилитации также разрабатываются поврежденные суставы, восстанавливается чувствительность и подвижность всех конечностей, налаживается питание организма полезными веществами в рамках диетотерапии.
Грамотная, своевременная реабилитация и ответственный подход к ней – гарантия эффективного восстановления организма. Если пациент будет пренебрегать советами врача, массажем и физиотерапевтическими процедурами, риск рецидива возрастет до 80%.
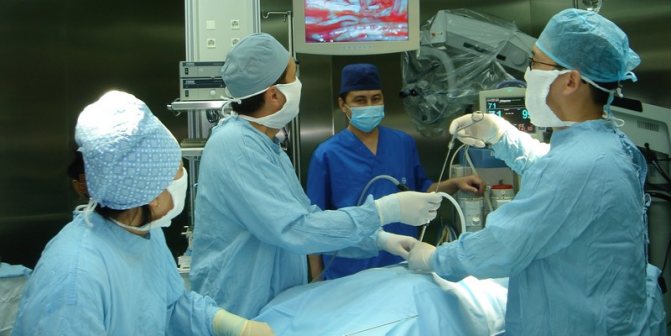
Техники проведения операции
При проведении операции по поводу грыжи шейного отдела применяют методику с открытым доступом к позвоночнику, лазерную технику и эндоскопический способ. В зависимости от клинических показаний, удаляется либо часть дуги позвонка (ламинотомия), либо извлекается весь диск (дискэктомия).
Передняя цервикальная дискэктомия проводится через небольшой разрез на передней поверхности шеи (3 см), через который удаляется поврежденный диск. Между позвонками устанавливается костная или титановая пластина для улучшения процессов регенерации костной ткани (спондилодез).
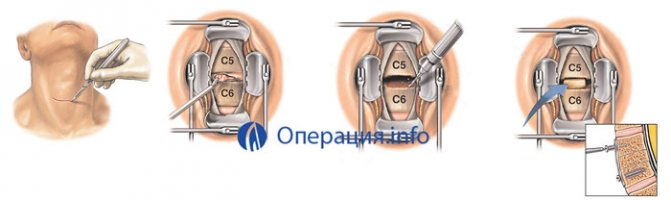
Передняя дискэктомия без спондилодеза проводится по вышеуказанной методике, но имплантат между позвонками не фиксируется, в связи с чем процесс срастания костной ткани становится более длительным.
Задняя цервикальная дискэктомия — технически сложная методика, редко применяемая в хирургической практике в связи с высоким риском повреждения сосудов и нервных окончаний.
Микродискэктомия (операция выбора при неосложненных грыжах) — осуществляется под контролем хирургического микроскопа, который не вводится в полость тканей. В области проекции поврежденного диска хирург создает разрез 4-5 см. Для обеспечения доступа к ущемленному нервному корешку удаляется часть желтой связки, проводится краевая резекция позвонковой дуги.
Эндоскопическая дискэктомия показа при одноуровневом поражении фрагмента шейного отдела, и при условии, что высота межпозвонкового диска составляет не менее 5 мм (учитывая, что диаметр эндосокпа 4 мм).
Периоды реабилитации
Первую неделю пациент должен соблюдать покой и не нагружать позвоночник
Врачи выделяют несколько периодов реабилитации после операции на грыже позвоночника:
- Ранний. Включает первые 7-14 суток после процедуры. Большую часть этого времени пациент находится в медицинском учреждении, за ним ухаживает персонал и лечащий врач. Главное в ранний период – придерживаться максимального покоя и ограничивать подвижность прооперированной области.
- Поздний. Начинается с 15 дня и длится до 2 месяцев. В это время пациент восстанавливает организм: можно делать легкие упражнения, посещать физиотерапию и другие процедуры, рекомендованные врачом.
- Регулярный. Этот период также называют отсроченным. Начинается он с 3 месяца и требует внимания в течение всей жизни. Нельзя перенапрягаться, но следует выполнять легкие физические нагрузки.
В регулярном периоде, как правило, пациент возвращается к привычной жизни. Но это не означает, что нужно забывать о методах профилактики грыжи.
Противопоказания
Операции по удалению шейной грыжи имеют ограничения, на которые нужно обращать внимание. Противопоказаниями являются:
- Онкологические образования в позвоночнике.
- Инфекционный процесс в позвонке.
- Стеноз канала позвоночника.
- Нарушение свертываемости крови.
- Срединное расположение грыжи.
- Аномальная структура позвонка.
- Секвестрированная грыжа — выпячивание образования с риском разрыва фиброзного кольца.
Обнаружение таких ограничений важно, поэтому перед началом операции обязательно проходят диагностику.
Грыжа шейного отдела позвоночника
Грыжа позвоночника: операция, последствия
Противопоказанием к проведению операции на шейных позвонках является состояние, при котором угроза жизни пациенту оценивается выше, чем благоприятный исход. При относительных противопоказаниях люди имеют право сознательно идти на риск, если радикальное вмешательство является единственным шансом избежать обездвиженности, паралича, полной инвалидности.
Удаление шейной грыжи имеет ряд противопоказаний:
- угроза жизни пациента;
- кома;
- сердечно-сосудистая недостаточность;
- пожилой возраст (старше 60 лет);
- гипертонический криз.
Реабилитационные методы при удалении грыжи
Магнитотерапия улучшает кровоснабжение и способствует скорейшему заживлению раны
Реабилитационный период требует комплексного подхода. Восстановление после операции по удалению грыжи позвоночника будет проходить тем быстрее и лучше, чем больше эффективных методов применит пациент. Особое внимание уделяют ЛФК и физиотерапии. Медикаментозное лечение, нельзя ставить на первое место, хотя в начале реабилитации обойтись без препаратов бывает сложно.
Физиотерапия после удаления грыжи
Физиотерапевтическим процедурам отводится главная роль в реабилитационном периоде. При этом используют:
- Фонофорез. Воздействие ультразвуком для усиления активности лекарственных средств.
- Ультразвуковая терапия. Нацелена на уменьшение болезненных ощущений, регенерацию костей и хрящей, улучшает кровоток.
- Лазерная терапия. Нейтрализует повреждения костей и хрящей в области операции, снимает спазмы.
- Грязевые ванны и обертывания. Обеспечивают организм поставкой полезных микроэлементов через ткани, ускоряют регенерацию.
- Магнитотерапия. Помогает при воспалительных процессах, улучшает обмен веществ и снимает боль.
- Массажи. Рекомендованы в качестве поддержки для улучшения кровообращения, оттока лимфы, а также для повышения мышечного тонуса.
- Иглоукалывание. Акупунктурная методика для кровообращения, при которой иглы устанавливают в активные точки. Снимает боль, улучшает регенерацию.
- Электростимуляция. Эффективна в отношении обмена веществ и регенерации поврежденных тканей.
Некоторые врачи рекомендуют дополнительные физиотерапевтические методы.
Проходить физиопроцедуры нужно регулярно, от 1 месяца до нескольких курсов в течение года и более. Систематичность в этом методе реабилитации дает колоссальный эффект и правильное восстановление поврежденных структур позвоночника.
Лекарственные ванны
Показано санаторное лечение с гидросульфидными ваннами
Домашний метод реабилитации, который можно выполнять в позднем периоде или в отсроченном – в зависимости от рекомендаций врача:
- ванны с лекарственными травами – обладают успокаивающим эффектом, снимают спазмы и зажатость, воспаление;
- ванны со скипидарными мазями – обладают отличным заживляющим действием;
- гидросульфидные ванны – показаны при отечности и спазмах;
- радоновые ванны – можно посетить только в специальном месте, они обладают успокаивающим и противовоспалительным действием.
Также в домашних условиях ванны можно принимать со специальными смесями и эфирными маслами.
Санаторное лечение
Курортное лечение обычно содержит все необходимые способы реабилитации пациентов с патологиями опорно-двигательного аппарата. Можно выбирать разные комбинации услуг, включая физиотерапию, массажи, ЛФК и другие методики. Чаще всего курортное лечение проводят в горах и на море, а также в зоне уникальных источников лечебных вод и грязей.
ЛФК во время реабилитации
Заниматься на тренажерах можно после полного заживления шва и внутренних тканей
Первые физические нагрузки показаны уже в начальном периоде восстановления. Но выполняют их, лежа в постели или на твердой поверхности. Постепенно комплекс упражнений расширяют, дополняя новыми нагрузками. Важно помнить следующие правила:
- заниматься по 5-10 минут в день, постепенно увеличивая время;
- исключить упражнения с нагрузкой на позвоночник: подъем тяжестей, перегибы, скручивания;
- нельзя бегать, заниматься контактными видами спорта как минимум 1 год после операции;
- упражнения можно выполнять, только если отсутствует боль и другие признаки;
- при появлении дискомфорта нужно сразу же прекратить занятия.
Все физические нагрузки начинаются с разминки и заканчиваются заминкой, в ходе которой пациенту нужно полежать 5-10 минут на твердой поверхности. Постепенно можно добавлять новые виды спорта, например, очень полезно при нарушениях в позвоночнике плавание.
Медикаменты для снятия симптомов
Препараты хондропротекторы для улучшения питания и быстрого восстановления хрящевой ткани
Медикаментозное лечение используется в ранний послеоперационный период после удаления грыжи позвоночника. Его основная цель – устранение остаточных болей. Также некоторые препараты используются для укрепления иммунитета, суставов, улучшения питания тканей и кровообращения. Выделяют следующие группы препаратов:
- НПВС, или противовоспалительные средства. Необходимы для снятия болей и подавления воспалительных процессов, снимают отечность. Назначают Мелоксикам, Нимесил, Нурофен, Найз, Диклофенак.
- Сосудорасширяющие. Нормализуют питание и кровообращение: Актовегин, Кавитон, Пикамилон.
- Хондропротекторы. Предотвращают деградацию хрящевой ткани: Алфлутоп, Терафлекс, Артра, Хондроитин.
- Миорелаксанты. Снимают мышечные спазмы, освобождая сосуды и нервные окончания. Улучшают кровообращение и помогают от болей: Мидокалм, Баклофен, Сирдалуд.
- Витамины группы В. Необходимы для улучшения иммунитета, нервной системы. Витамины стимулируют процессы восстановления. Это могут быть такие комплексы, как Супрадин, Нейромультивит, Мильгамма.
Из-за влияния хирургического вмешательства на кишечник пациенту в первое время могут назначать пробиотики, а также лекарственную клетчатку и вещества для нормализации стула.
Прием медикаментов в ходе реабилитации нужно строго контролировать, так как они могут вызывать привыкание и ухудшать процесс восстановления.
Диетотерапия после операции
Диету подбирают богатую белками и кальцием
Диета после удаления грыжи предполагает соблюдение принципов правильного питания. Пациенту нужно получать полный комплекс белков, полезных жиров, витаминов и минералов. Нужно есть больше клетчатки, чтобы избежать запоров, негативно отражающихся на здоровье позвоночника.
От слишком жирных блюд, фастфуда, соленого, копченого нужно отказаться, чтобы не перенапрягать пищеварение. Все эти продукты ведут к застойным явлениям в кишечнике, ожирению. Лишний вес опасен для человека, перенесшего тяжелую операцию.
Кисломолочные продукты, каши, творог, сыры, яйца, орехи и сухофрукты, натуральный холодец и желе, красную рыбу и морепродукты можно есть каждый день. Соблюдая норму.
Подготовка к операции
Перед началом операции человеку следует пройти небольшую подготовку. С самого начала ему потребуется:
- сдать общие анализы крови и мочи;
- пройти обследования позвоночника, такие как МРТ;
- пройти осмотр в анестезиолога.
Врач обязан уточнить, есть ли у пациента аллергические реакции, хронические заболевания, так как все эти факторы учитываются перед тем, как начинать оперативное вмешательство. Человеку нельзя употреблять пищу за 8 часов до начала процедуры.
Когда устанавливают имплантаты, то предварительно внутривенно вводиться антибиотик. Используют разные методики для операции, главное, чтобы выполнял ее квалифицированный врач.
Конечно, намного безопаснее консервативное лечение, ведь операция всегда ведет за собой риск. Но иногда обойтись без хирургического вмешательства просто невозможно. Ведь грыжа меж позвонками может мучить на протяжении длительного времени, а никакие методы не способны ее вылечить из-за осложненного характера. Чтобы снова обрести нормальную жизнь человек склоняется к осуществлению операции, так как это для него необходимо.
Существуют такие показания:
- паралич (частичный или полный);
- функции таза нарушились, появились запоры;
- мочеиспускание проходит очень часто;
- эрекция вышла из строя;
- изменения в работе мозга;
- изменения в работе сердца.
Если операцию будет осуществлять хороший специалист, тогда переживать не стоит. Хотя хирургическое вмешательство в любом случае ведет за собой риск.
Каждый пациент должен иметь представление о последствиях, которые могут появиться после операции. В основном эта процедура проходит без печальных последствий, эффект радует пациента.
Бывают и такие ситуации, когда после операции грыжа через некоторое время появилась снова. Это называется рецидив. Зависит такое последствие от восстановительного периода. Можно сделать вывод, что он проходил неправильно.
Иногда осложнения может вызвать рубцовый процесс. Он может начать ущемлять нервный корешок спинного мозга.
Когда удаляется грыжа, то в результате может появиться смещение позвонков, от чего изгиб позвоночника меняется. Но такое явление очень редкостно. Чтобы не было таких последствий обязательно операцию должен проводить хороший врач.
Перед началом проведения операции учитывают состояние больного. По этой причине нужно сообщить врачу про:
- Используемые ранее лекарства и продолжительность приема.
- Имеющиеся заболевания и аллергические реакции.
Чтобы оценить состояние пациента, проводят диагностику с помощью следующих методов:
- Ультразвукового исследования.
- Компьютерной и магнитно-резонансной томографии.
- Анализа крови и мочи.
- Электрокардиограммы — при подозрении на патологии сердца.
Чтобы оценить состояние пациента перед операцией, проводят ультразвукое исследование.
Перед началом проведения операции учитывают состояние больного, для чего берут анализы крови и мочи.
Электрокардиограмму проводят при подозрении на патологии сердца.
Если организм ослаблен заболеваниями, то до проведения операции врач назначает препараты, которые направлены на улучшение работы защитных функций.
Если организм ослаблен заболеваниями, то до проведения операции врач назначает препараты, которые направлены на улучшение работы защитных функций:
- иммуномодуляторы;
- витаминные комплексы.
Накануне проведения вмешательства советуют отказаться от употребления алкоголя и табачных изделий.
Перед хирургическим вмешательством больному необходимо пройти МРТ, сдать общие анализы крови и мочи, получить консультацию анестезиолога. Специалист определяет место введения анестезии, решает использовать местный или общий наркоз. Хирург уточняет, есть ли аллергия на какие-либо препараты, наличие противопоказаний к проведению операции.
Перед хирургическим вмешательством больному необходимо пройти МРТ.
Нельзя принимать пищу за 8 часов до начала хирургического вмешательства. Перед применением анестезии внутривенно вводится антибиотик.
Операция необходима в тех случаях, когда дегенеративные изменения в позвоночнике приводят к серьезному ухудшению качества жизни. Это выраженный болевой синдром, онемение пальцев рук, головные боли, потеря координации движений, снижение зрения и слуха, расстройство половой функции.
Пациенты должны знать, что многие виды лечебных манипуляций, применимых к поясничному и грудному отделу позвоночника, не могут использоваться в практике лечения осложненного шейного остеохондроза.
В этой области находится множество нервных окончаний, а также распложены сосуды, питающие головной мозг. Превышения силы во время массажа или вытяжения позвоночника может привести к сосудистым спазмам, параличу, разрыву нервных волокон, и как следствие, к потере подвижности.
Пациенты, проходящие курс лечения по поводу неосложненной грыжи шейного отдела, и пунктуально соблюдающие рекомендации ортопеда (питание, лечебная гимнастика, санаторно-курортное лечение) живут полноценной жизнью, не испытывая боли и дискомфорта.
Консервативная терапия не приносит успеха, если:
- Пациент страдает серезными заболеванием костной системы (остеомиелит, болезнь Бехтерева);
- Не выполняет требования ортопеда-травматолога;
- Дегенеративные изменения в тканях связаны с эндокринным заболеванием или онкологией;
- Межпозвонковые диски сильно деформированы;
- Зафиксированы необратимые изменения в окружающих тканях.
В таких случаях бессильны все многочисленные виды терапевтической помощи, включая инновационные аппаратные методики и мануальную терапию.
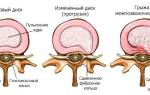
Техника оперативного вмешательства определяется степенью повреждения структур позвоночника, размером и локализацией аномалии, топографическим расположением. По расположению в поперечной проекции различают заднебоковые и переднебоковые грыжи. Заднебоковые образования, выпячивающиеся в область позвоночного канала, классифицируются следующим образом:
- Медианные (расположение – по центральной оси задней продольной связки);
- Парамедианные (расположением – между межпозвонковым отверстием и срединной линией задней продольной связки);
- Латеральные (образующие выступ в области межпозвонкового отверстия)
Переднебоковые (вентральные) грыжи образуются значительно реже заднебоковых патологий, что объясняется невысокой нагрузкой на переднюю часть фиброзного кольца, прочным присоединением передней продольной связки к костной ткани позвоночника.
При развитии патологического процесса в продольной проекции студенистое тело диска смещается в костную ткань позвоночника через гиалиновый хрящ (грыжа Шморля). Этот тип травмы чаще возникает при изменении формы костных структур в юном возрасте (наследственный фактор).
Характер развития и локализации патологии зависит от типа травматического воздействия на позвоночник в целом. Главной причиной смещения студенистого ядра межпозвонкового диска является превышение физиологической нагрузки на опорную систему. Компрессионное сжатие позвоночника (при поднятии тяжестей, во время мышечного спазма, падения с высоты) приводит к выдавливанию подвижной части диска за пределы позвонков.
Наиболее часто в медицинской практике встречается грыжа между пятым и шестым позвонком (С5-С6), несколько реже наблюдается травма диска межу шестым и седьмым позвонками (С6-С7) редко в области С4-С5, крайне редко – между последним шейным и первым грудным позвонком (С7-Т1).
Интенсивность, характер и направление распространения боли определяются степенью травмы и расположением грыжи. При всех патологиях шейного отдела боль ирадирует в руку и плечо, сопровождается покалыванием и онемением пальцев.
Риск смещения фрагмента диска в разы снижается у хорошо тренированных людей с крепкой мышечной системой (мышечный корсет прочно удерживает шейные позвонки в анатомически правильном положении), при отсутствии дегенеративных патологий в костно-мышечном аппарате.
Подготовка к операции по удалению грыжи шейного отдела включает проведение комплексной диагностики, прохождение терапевтического курса для улучшения здоровья (физических, физиологических показателей) и повышения психологической устойчивости. Выбор диагностических методик (рентген-исследование, МРТ, КТ) осуществляет хирург, учитывая особенности клинической картины патологии.
Очень важно, чтобы врач получил объективное представление о текущем состоянии здоровья пациента. Необходимо сообщить травматологу о видах употребляемых лекарственных препаратов, ранее проведенных операциях, осложнениях, противопоказаниях, аллергических реакциях и прочих моментах, которые в той или иной степени могут повлиять на ход операции.
После изучения истории болезни и получения диагностических заключений проводится серьезная аналитическая работа, во время которой врачи выбирают технику хирургии на шейных позвонках. Сложную операцию выполняют травматологи высшей квалификации — в шейном отделе проходит позвоночная артерия, нервные пучки, отвечающие за двигательные функции, кровеносные сосуды, питающие головной мозг. Требуется ювелирная точность при осуществлении каждой манипуляции.
Противопоказания и ограничения на разных этапах
Выходя на прогулку, рекомендуется надевать бандаж
После хирургического вмешательства на ранних стадиях пациенту не рекомендуется:
- сидеть, наклоняться и резко поворачиваться;
- носить предметы тяжелее 3 кг;
- массировать область позвоночника и конечности;
- курить, употреблять алкоголь;
- упражняться с нагрузкой на спину;
- носить корсет постоянно.
В поздний период реабилитации также запрещено сидеть, но важно регулярно менять позу, чтобы позвоночник двигался. Можно выполнять рекомендованные упражнения ЛФК, но корсет и резкие движения также запрещены. Носить в это время можно вещи не тяжелее 8 кг.
Общими рекомендациями в первые 6 недель реабилитации после операции грыжи на позвоночнике поясничного отдела для пациентов будут:
- даже перед легкими физическими нагрузками нужно разогревать мышцы;
- груз при переносе нужно распределять на обе руки;
- запрещено переохлаждаться, находиться на сквозняках, желательно при выходе на мороз утеплять спину шарфом или бандажом;
- носить только удобную обувь и одежду, отказаться от каблуков и узких штанов, а также тяжелых сапог;
- после работы нужно отдыхать, лежа на спине, положив ноги на небольшую подушку;
- спать необходимо на ортопедическом матрасе на боку, слегка подогнув колени и положив под них небольшую подушку;
- при выполнении физических нагрузок желательно носить корсет, как и при поднятии тяжестей.
Пациентам рекомендован отказ от долгого пребывания в статическом положении. Спина должна сохраняться ровной постоянно. Можно использовать подставку для ног при сидячей работе: на нее по очереди ставят конечности. Каждые 45 минут необходимо делать перерыв и легкую разминку. Водить автомобиль после удаления грыжи позвоночника можно только через 3 месяца.
Операция при сколиозе
Сколиоз лечат разными способами, но, если все методы медленно помогают, а патология мешает нормальному функционированию внутренних органов, тогда применяется хирургическое вмешательство. Кроме этого, часто последствием сколиоза может быть дефект внешности, от которого можно избавиться благодаря операции. После того, как процедура будет завершена, пациенту следует заняться гимнастикой, которая поможет укрепить организм.
Когда боль не пропадает, никакие методы уже не помогают, тогда выбирают операционное лечение. От ситуации зависит, как долго человек будет реабилитироваться после такой процедуры. Некоторым людям хватает пару недель, а некоторые приводят в норму организм на протяжении нескольких месяцев.
Коррекция сколиоза
На сегодняшний день существует разного рода операций, которые способны откорректировать позвоночник, когда наблюдается сколиоз. Есть такие самые популярные техники.
- Методика Харрингтона. Она применяет металлические конструкции, а именно крючки, стержни. Во время операции их прикрепляют к позвоночному столбу в нужных местах. После такого хирургического вмешательства специалисты советуют поносить корсет, чтобы восстановить немного организм.
- Методика Котреля – Дюбуссе. В этом случае применяется имплантат. Он содержит крючки и прутья.
- Методика Люке. Она применяет L – образную конструкцию.
Кроме этих методик используют и другие. В зависимости от того, насколько была осложненная ситуация, какая методика применялась, затянется реабилитация.
Отзывы
Татьяна, 31 год, Челябинск
Удалили грыжу на шейном отделе позвоночника, боли сразу ушли. Операция прошла быстро, через 2 часа уже отпустили домой.
Николай, 43 года, Нижний Новгород
Делали лазерную вапоризацию из-за грыжи на шейном отделе позвоночника. Все прошло отлично, но стоимость операции немаленькая — 76 тысяч.
Павел, 37 лет, Екатеринбург
Операция по удалению грыжи прошла без происшествий. Врач назначил постельный режим, скоро буду в полном порядке.
Елена, 48 лет, Ярославль
Удалили грыжу на шейном позвонке с помощью гидропластики, заплатила около 25000 руб. Процедура понравилась, после операции прошла курс реабилитации и быстро восстановилась.
Юрий, 40 лет, Вологда
Поставили имплантаты на остистые отростки, стало легче, а до этого страдал от боли. Через месяц начал заниматься восстановительной гимнастикой, состояние улучшилось. Если знал бы, то сделал операцию раньше, а не тратил много денег на лекарства, мануальную терапию и прочие методы.
Михаил, 32 года, Тюмень: «Прошел лазерную операцию. Высокая стоимость оправдала себя. Уже 2 года как избавился от грыжи, рецидивов и осложнений не было. Врач подошел с ответственностью к удалению образования, а я в свою очередь выполнял все его требования и предписания».
Светлана, 28 лет, Хабаровск: «Было страшно ложиться под нож хирурга, поэтому предложили малоинвазивный метод — эндоскопию. Быстрая операция, небольшой срок реабилитации сделали свое дело. Теперь веду нормальный образ жизни без постоянных болей в области шеи».
Игорь, 40 лет, Мурманск: «Сначала лечил грыжу с помощью физиотерапии и таблеток, потом произошло защемление. Невролог принял решение резать. Пожалел, что сделал операцию. Лучше бы переплатил и использовал малоинвазивные методы. Неделю провалялся в больнице с болями, потом месяц не мог работать. Хорошо, что не было осложнений».
Отзывы пациентов после удаления грыжи шейного отдел, в целом, носят позитивный характер. У большинства из прооперированных полностью прошли головные боли, онемение конечностей, головокружение, расстройство координации движений. Срок восстановления у всех разный – от 3 месяцев до полугода. Больные отмечают, что трудно перенести первую неделю после операции, поскольку необходимо соблюдать постельный режим, терпеть неудобства, связанные с организацией личной гигиены.
Показания к операции
Среди показаний к проведению хирургического вмешательства имеются:
- Формирование неврологических нарушений.
- Отсутствие положительного результата от применения консервативных методов лечения.
- Сильная боль, которую невозможно устранить с помощью обезболивающих препаратов.
- Выпадение диска и сдавливание корешков спинного мозга приводит к нарушению работы органов малого таза, снижению работоспособности репродуктивной функции, параличу конечностей.
- Снижение функциональности других органов.
- Размеры грыжи более 6 мм.
Перед проведением вмешательства пациент обращается к неврологу и другим специалистам для прохождения диагностики. На основании полученных данных принимается решение о назначении операции и выборе подходящего метода.
Перед проведением вмешательства пациент обращается к неврологу и другим специалистам для прохождения диагностики.
Обязательная операция рекомендуется пациентам, у которых наблюдается следующее:
- длительные и сильные болезненные ощущения в области развития патологии, на которую не оказывают действия анальгетики;
- неэффективность курса консервативного лечения по истечении 1,5 месяца;
- ущемление нервных корешков и стеноз позвоночного канала;снижение двигательной активности конечностей, плечевого пояса;
- нарушения кровообращения в очаге поражения, что может спровоцировать инсульт в любом возрасте или вызвать нарушения в работе головного мозга.
После тщательной подготовки пациенту проводится операция. Но есть ряд показаний, которые не требуют отлагательств, и хирургическое вмешательство необходимо провести в кратчайшие сроки. К таким показаниям относятся:
- секвестрированная грыжа в отделе шейных позвонков;
- большие размеры грыжи (от 6 мм);
- резкое ухудшение состояния больного.
Обязательная операция рекомендуется пациентам, у которых есть сильные боли в области шейного отдела позвоночника.
Неэффективность курса консервативного лечения по истечении 1,5 месяца является показанием к проведению операции.
Хирургическое вмешательство необходимо провести в кратчайшие сроки при грыже от 6 мм.
Возможные осложнения
Операция всегда влечет за собой риск и опасность. Заранее хирург осведомляет пациента о возможности развития осложнений, которые могут произойти во время операции или через время после нее. Если врач квалифицированный, то в течение процедуры риск возникновения осложнений минимален.
Существуют следующие опасности из-за хирургического вмешательства:
- паралич ног;
- изменения в работе мозга;
- нарушение работы сердца;
- занесение инфекции;
- стеноз позвоночника;
- отягощение остеохондроза;
- рецидивы.
После хирургического вмешательства может возникнуть нарушение работы сердца.
В редких случаях человек становится инвалидом.
При применении современных хирургических методик осложнения при операциях на позвоночнике встречаются редко. Среди возможных последствий следует отметить:
- Повреждение кровеносных сосудов в области шеи;
- Повреждение трахеи и пищевода (крайне редко);
- Временная дисфункция возвратного нерва;
- Повреждение спинного мозга (очень редко);
- Инфицирование спинномозговой жидкости (менее 1% случаев);
- Неполное срастание костных фрагментов;
- Тромбоз.
В первый день после операции может сохраняться боль в области шеи, затруднение при глотании, мышечная слабость, тошнота. Боль в руке, характерная для грыжи шейного отдела, после операции проходит полностью. Хирург назначает на срок 2-3 недели ношение мягкого шейного корсета, препятствующего резким движениям, прописывает прием обезболивающих и антибактериальных препаратов. На область голени и бедра накладывается повязка из эластичных бинтов, предотвращающая образование тромба.
В большинстве случаев последствия проведенной операции имеют положительный характер. У больного исчезает боль и другие симптомы грыжи, пациент быстро восстанавливается и возвращается к трудовой деятельности. Однако неправильно проведенная процедура и пренебрежение рекомендациями врача иногда заканчивается следующими осложнениями:
- Травмой нервного корешка.
- Возникновением воспаления в диске.
- Кровотечением.
- Недержание мочи и каловых масс.
Кроме того, повышается риск наступления некоторых последствий:
- Разрыва оболочки спинного мозга.
- Инфицирования.
- Паралича ног и рук.
- Повторного развития грыжи или ее появления в других участках позвоночника.