Если грудная клетка выпирает, состояние может быть результатом наследственных или приобретенных дефектов костной и хрящевой системы.
Физиологически такое состояние может быть спровоцировано гиперстенической конституцией. У людей с широкой костью грудина несколько выдается вперед. Ее можно принять за патологическое изменение, но она возвращается в норму, когда человек немного похудеет.
Помимо этого могут появляться шишки на грудной клетке и ребрах.
О нормальных и патологических вариантах узкой грудной клетки читайте здесь.
Симптомы патологических причин выпирания грудных костей
Когда выпирает грудная клетка у мужчин, женщин или детей, сомнений о патологическом характере состояния быть не должно при наличии дополнительных признаков нарушения:
- внешние изменения – деформированная ГК в 90% случаев выглядит, как воронка посередине грудины, что связано с неполноценными хрящами ребер;
- увеличение в поперечном направлении – у детей выражено слабо, но у подростков можно заметить без рентгена;
- искривление позвоночника с уменьшением полости грудной клетки, патологии сердца и легких;
- отставание детей в физическом развитии, частые простудные заболевания и вегетативные нарушения;
- сильная слабость и усталость после небольшой физической нагрузки;
- ладьевидное углубление при деформации среднего или верхнего отдела ГК с нарушением двигательной активности.
Если выпирает грудная клетка у ребенка с одной стороны, это не всегда может быть признаком патологий – просто особенности развития. Ведь ребра могут несколько отличаться по размеру и положению. Однако в других случаях выпирание костей и неравномерное положение лопаток указывает на кифоз или сколиоз.
Диагностика
Объективными внешними признаками кифосколиоза являются наличие избыточного кифоза (или сутулости на ранних стадиях), разница стояния надплечий и углов лопаток, отклонение линии остистых отростков вбок. При деформации грудной клетки на стороне сколиоза увеличивается расстояние между ребрами при измерении по лопаточной линии. Впоследствии появляются задний и передний реберный горб – выступание дуги части соседних ребер относительно саггитальной плоскости. Грудная клетка обычно узкая, асимметричная, ее экскурсия при дыхании снижена.
Обязательно проводится неврологическое исследование с оценкой мышечной силы конечностей, сухожильных рефлексов, чувствительности. Определяются также наличие мышечных атрофий, тазовых расстройств, признаков сердечной и дыхательной недостаточности. Пациенту требуется консультация ортопеда, невролога, вертебролога, терапевта. Могут привлекаться и другие специалисты.
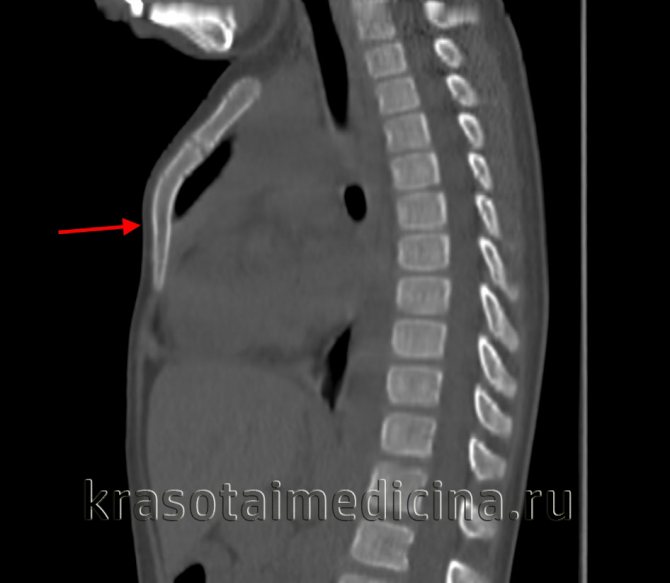
Обязательным методом обследования при кифосколиозе является рентгенография в 2 проекциях и нескольких специальных укладках. Она позволяет точно определить угол передне-заднего и бокового искривлений, наличие деформации позвонков и межпозвоночных дисков, ротацию позвонков.
В некоторых случаях при рентгенографии выявляются и причины кифосколиоза: опухоли, переломы, остеомиелит и туберкулезные натечники. Для более точного определения характера имеющихся нарушений и степени вовлечения нервных структур проводят МРТ. Оценка сердечно-сосудистой системы требует назначения ЭКГ, УЗИ сердца и других обследований.
Причины, влияющие на деформацию ГК
Иногда патология проявляется у детей к 4 — 5 годам
Базовые причины, по которым у подростка или взрослого человека грудная клетка выпирает вперед, связаны с серьезными врожденными и приобретенными нарушениями:
- надрыв межпозвонковых дисков;
- переломы позвоночника;
- возрастные изменения;
- атрофия костей;
- врожденная генетическая аномалия;
- остеопороз.
При врожденных деформациях симптомы заметны сразу же после рождения. Иногда они проявляются позже – к 3-4 годам развития. Причиной врожденных нарушений считается дефект правого и левого зачатков грудины. Это приводит к образованию расщелины.
Отдельно следует описать причины воронкообразного искривления ГК, которые встречаются чаще всего среди врожденных дефектов. Западение хрящей и передних частей ребер – это порок развития, как врожденный порок сердца или почек. Связано это с генетическим фактором развития дисплазии соединительных тканей и хрящей.
Предположение подтверждается многолетними клиническими исследованиями, в результате которых удалось установить, что врожденная деформация наблюдается у родственников в подавляющем большинстве случаев. Второй причиной воронкообразной ГК могут быть врожденные патологии, никак не связанные с хрящами, но при условии их множественности: болезни печени, сердца, почек и других органов и систем.
Отдельная причина дефектов, сформированных в утробе, связана с внешними факторами воздействия на эмбрион в процессе формирования хрящевой, нервной и костной системы. Это может быть действие плохой экологии, тяжелых металлов в воде или пище, а также в атмосфере. Нельзя исключать поведение матери: злоупотребление алкоголем, курение, постоянный стресс.
Причины приобретенной деформации
Выпуклость на грудной клетке может появиться в течение жизни, причинами этого могут быть:
- генетические факторы, которые некоторое время не проявляли себя;
- хронические болезни легких: эмфизема, туберкулез, легочная недостаточность;
- заболевания костей;
- кифоз и другие искривления позвоночника;
- остеомаляция;
- приобретенные травмы;
- синдром Тернера.
Приобретенные формы нарушения встречаются гораздо чаще врожденных.
Выпуклые и вогнутые деформации ГК зависят от множества факторов, включая наследственные и генетические, когда сбой происходит во время беременности из-за воздействия внешних неблагоприятных феноменов. Но все они опасны, если ничего не делать.
Что делать, если одна грудь больше другой
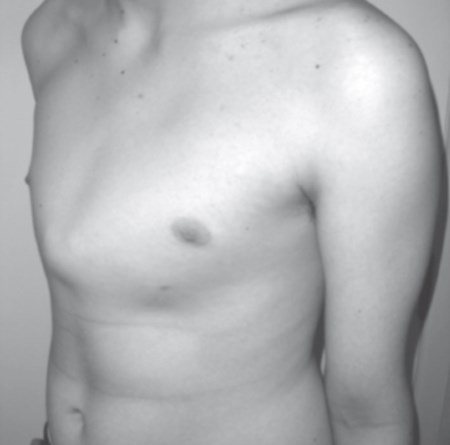
Причин, по которым формируется разный размер молочных желез, может быть несколько:
- Наследственность. Вероятность получения такого дефекта возрастает в несколько раз, если в семье уже встречалось подобное нарушение строения молочных желез.
- Подростковый возраст. В период полового созревания грудь только формируется и постоянно находится под действием гормонов. Их уровень нестабилен, поэтому грудь может как сразу достигнуть нормального размера, так и развиваться постепенно. В этот период легкая асимметрия находится в пределах нормы, но, если ситуация не выровнялась к окончанию созревания, рассчитывать на естественное решение вопроса уже не приходится.
- Увеличение груди перед месячными. Это состояние находится в рамках нормы, из-за выброса гормонов грудь увеличивается и становится более чувствительной. Асимметрия особенно заметна в этот период, даже если в обычное время груди кажутся одинаковыми.
- Беременность и кормление. Кроме влияния гормонов, здесь могут иметь место физиологические и механические причины. Одна из грудей может вырабатывать меньше молока, у нее может оказаться менее удобный для ребенка сосок (короткий, плоский, с проблемами оттока молока из-за нарушения молочных протоков и так далее), поэтому ребенок может брать ее менее охотно, чем другую. В результате здоровая грудь «разрабатывается» больше, что способствует увеличению ее размера и появлению асимметрии.
- Недостаточное сцеживание молока из одной груди, разнообразные патологические процессы в ней, мастопатия, масталгия, мастит и множество других способствует перерождению тканей молочной железы и изменению ее формы и размера.
- Травмы груди. Ушибы, удары и падения, особенно полученные в период полового созревания и формирования молочных желез, могут привести к развитию асимметрии, причем иногда она проявляется только в период беременности и кормления ребенка.
- Новообразования в молочной железе. К сожалению, частой причиной изменения формы и размеров молочной железы в зрелом возрасте становятся онкологические опухоли.
Не обращать внимания на формирующуюся или уже имеющуюся асимметрию грудей нельзя. Посетить врача и пройти необходимые обследования стоит хотя бы потому, что нужно убедиться в отсутствии смертельных угроз для жизни. Если асимметрия развивается стремительно, изменение размера груди связано с деформацией молочной железы, появлением выпячивания или втягивания участка кожи, втягиванием соска и/или выделениями из него, покраснением участка кожи, то необходимо немедленно обратиться к опытному маммологу для проведения комплексного обследования и постановки диагноза.
Если грудь уже сформировалась, изменить ее форму и размеры можно только хирургическим путем. При этом пластический хирург либо уменьшит размер большей груди, либо увеличит меньшую. Если имеется обвисание или деформация тканей молочных желез, во время проведения коррекции размеров хирург может исправить такие дефекты, сделав грудь идеальной.
В тех случаях, если ложиться под нож нет желания, возможности, не позволяет возраст или состояние здоровья, то исправить ситуацию можно правильным подбором белья. Проще всего сделать это при помощи бюстгальтера типа пуш-ап. У него в чашечках есть специальные вкладыши в виде мягких подушечек. Если из чашечки большей груди вкладыш убрать, то небольшая асимметрия визуально будет сглажена. При большей разнице грудей извлеченный вкладыш можно добавить в чашечку меньшей груди и уравнять разницу.
Если же одна грудь имеет, например, размер 0, а вторая — 3, то такую большую разницу обычным бельем не сгладить. Придется заказать специальный бюстгальтер в компании, которая делает белье для женщин с ампутированными молочными железами. При этом внешне и наощупь разница между грудями совершенно не будет заметна.
Красивая и здоровая грудь — предмет гордости для любой женщины. Чтобы сохранить данное природой, надо уделять внимание как внешней привлекательности парных органов, так и их благополучию, не забывая регулярно посещать врача, чтобы исключить риск заболеваний молочной железы.
Разновидности деформаций и их особенности
Выделяют 3 степени вогнутости грудной клетки, выпуклость клетки не настолько опасна. При 2 и 3 степени вогнутости могут развиваться заболевания легких вплоть до пневмонии. Также смещается сердце и другие органы, регулярно возникают бронхиты.
Выделяют несколько видов изменений строения грудной клетки, которые могут быть врожденными и приобретенными. Все они имеют свои особенности.
Эмфизематозная ГК
Расширенные легкие изменяют форму грудной клетки
В 90% случаев развивается при приобретенной эмфиземе из-за хронических изменений легочной ткани, которые приводят к расширению альвеол. Дыхательная экскурсия уменьшается.
Спровоцировать деформацию могут и другие хронические болезни легких, патологии тканей. Чаще всего развивается у мужчин из-за курения и вдыхания токсичных веществ, а также при слабости альвеолярных ацинусов. Хирургические операции при эмфизематозной груди не делают, так как они неэффективны.
Бочкообразная форма ГК
При бочкообразной форме выпуклая грудная клетка у женщин и мужчин возникает из-за расширения легких и межреберных промежутков. К причинам относят:
- смещение сердца;
- застойные процессы в околосердечной сумке и плевральной ткани;
- разрастание хрящевых тканей;
- врожденные патологии костей.
Спровоцировать ее может сифилис, туберкулез костей и рахит. У мужчин бочкообразный горб возникает из-за воспалений легких, церебрального паралича, сколиоза, сирингомиелии. Проявляется выпуклым горбом вверху туловища и может сопровождаться выпиранием вперед ребер.
Бочкообразная ГК чаще возникает у взрослых людей – у курильщиков со стажем. У детей появляется в основном из-за рахита и называется куриной грудью. В детском возрасте исправить патологию проще.
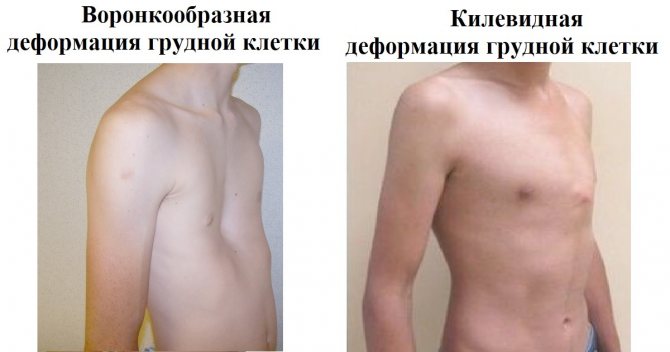
Воронкообразная деформация
Воронкообразная форма грудины негативно влияет на местоположение внутренних органов
В этом случае грудные кости не выпирают, а вогнуты внутрь. Это самая распространенная деформация ГК. Из-за воронки, возникающей в центре груди, выпирать могут боковые части нижних ребер. Формируется в подавляющем большинстве случаев еще при развитии ребенка в утробе. У мужчин встречается в 6 раз чаще, чем у женщин.
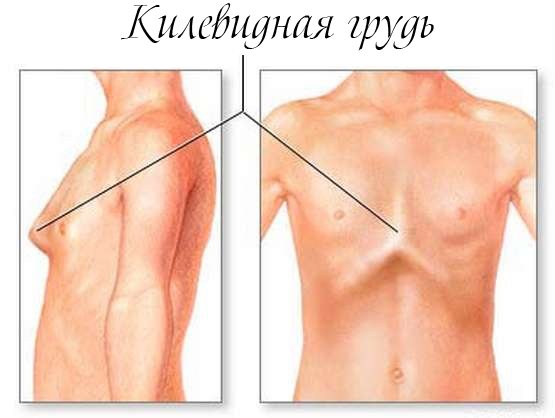
Килевидная деформация
Грудная клетка выпячивается из-за патологий хрящей и костей, встречается в 7% случаев всех деформаций грудной стенки и занимает 2 место по распространенности после воронкообразной патологии. Дефект нередко бывает асимметричным, вызывая выпирания кости с одной стороны.
Точных причин развития килевидной грудной клетки у детей не установлено, но связана она с разрастанием ребер. В 26% случаев у пациентов встречаются близкие родственники с такой же патологией. В 15% случаев изгиб сочетается с врожденными пороками сердца, сколиозом и нарушениями соединительной ткани.
Проявляется килеобразная ГК в 3 видах:
- Симметричное выступание. Мечевидный отросток смещен вниз, реберные хрящи выпирают.
- Корпорокостальный вид. Деформация смещается вниз, вперед или выгибается средней частью. Ребра сильно искривляются.
- Костальный тип. Деформированы только реберные хрящи и выдвигаются вперед. Изменения визуально незначительны.
Первые признаки килевидной груди встречаются у подростков. Они могут быть связаны с одышкой при минимальных нагрузках, снижением выносливости, развитием астмы из-за экскурсии стенок ГК.
Синдром Поланда
Редкая патология, проявляющаяся недоразвитием мышц грудной клетки, иногда рук
Впервые деформацию описал врач Альберт Поланд. Связан синдром с недоразвитостью мышц грудной клетки, а также с нарушениями мягких тканей и ребер. Нередко сопровождается деформацией кисти и руки. Встречается синдром крайне редко – на 32 000 новорожденных приходится 1 случай, мужчины страдают чаще.
При синдроме поражается преимущественно правая сторона грудной клетки. Причины скрыты в особенностях эмбрионального развития. Нередко синдром связан с другими заболеваниями, в том числе с лейкемией. Симптомы чаще всего связаны с косметическими жалобами. Если у пациента присутствуют костные дефекты, могут наблюдаться выбухания легкого, функциональные нарушения дыхания, однако легкие сами по себе не страдают от патологии.
Синдром Жена
Прогрессирующая дистрофия ГК связана с внутриутробными нарушениями. Диагностируется у новорожденных, в 90% случаев пациенты не выживают. Синдром наследуется исключительно от родителей. Наблюдается вместе с гипоплазией легких.
Другие деформации
Если у человека выпирает кость на грудной клетке, это может быть связано и с другими деформациями:
- Торакальная эктопия сердца. Аномальное расположение органа, отсутствие защиты у сердца плотными костями. Выживаемость невозможна, но встречается крайне редко – всего зарегистрировано 29 операций этой аномалии, 3 из которых были успешными.
- Шейная эктопия. Сердце расположено книзу грудины, из-за чего пациент умирает через некоторое время после рождения.
- Расщепление грудины. Сердце в этом случае закрыто костями и расположено нормально. Однако поверх могут наблюдаться расщепления костных тканей. Симптомы практически отсутствуют, могут наблюдаться частые респираторные болезни.
Выпирание костей грудной клетки у детей в большинстве случаев относится к врожденной патологии. У взрослых такой симптом наблюдается только в результате приобретенных нарушений или из-за дисплазии костной и хрящевой ткани, которые не были выявлены в детстве.

Способы лечения
Выбор программы лечения кифосколиоза зависит от возраста пациента, скорости прогрессирования изменений и степени искривления. Могут быть использованы различные консервативные методы, причем основное внимание должно уделяться укреплению мышечного корсета и коррекции имеющейся асимметрии. Грамотная комплексная консервативная терапия позволяет снизить скорость нарастания деформации позвоночника, уменьшить болевой синдром, скомпенсировать и даже уменьшить степень кифосколиоза на начальных стадиях.
Основой лечения при любой степени искривления является лечебная физкультура. Программа нагрузок при кифосколиозе разрабатывается инструктором ЛФК, при этом используются симметричные и асимметричные упражнения. А для детей иногда назначаются специальные укладки. ЛФК по назначению врача дополняется кинезиотерапией, физиотерапией, иглоукалыванием, массажем, остеопатическим и мануальным лечением.
На начальных стадиях кифосколиоза в детском и подростковом возрасте могут быть использованы индивидуально подбираемые корсеты для снятия нагрузки с позвоночника. Но носить их нужно ограниченное количество времени, обязательно дополняя регулярным выполнением упражнений ЛФК.
Медикаментозная терапия чаще всего является симптоматической и предназначена для купирования боли, снижения выраженности мышечно-тонического синдрома, улучшения питания тканей. Но в некоторых случаях прием препаратов позволяет воздействовать на причину деформации позвоночника – например, при туберкулезе, миопатии, опухолях, остеомиелите.
Оперативное лечение при кифосколиозе используется для стабилизации положения позвоночника и может проводиться лишь после завершения периода роста. У взрослых проводят декомпрессию нервных образований и частичную коррекцию имеющегося искривления при помощи металлоконструкций.
Кифосколиоз – серьезное и склонное к прогрессированию заболевание, которое может приводить к ранней инвалидности. Своевременная диагностика, соблюдение программы лечебно-профилактических мероприятий и ЛФК позволяют скомпенсировать нарушения, а на ранних стадиях даже предотвратить стойкую деформацию позвоночного столба и грудной клетки.
Разная грудь после кормления
Если одна грудь меньше другой обнаруживается еще во время кормления, и этому нет причин, связанных с заболеванием или повреждением органа, то ситуацию еще можно выправить более частым прикладыванием малыша к груди, оказавшейся меньшей по размеру. Кроме того, нужно внимательно следить, чтобы ребенок выпивал из нее все молоко, а если это не происходит, досуха сцеживать все остатки.
Предотвратить образование асимметрии молочных желез, а также возникновение болезненных трещин сосков и покусанной груди можно задолго до рождения малыша. Часто причиной отказа от сосания одной груди или ее повреждения деснами ребенка становится строение соска. Он может быть плоским или втянутым, а также «тугим», то есть узким, плохо отдающим молоко.
Такое строение мешает сосанию, и малыш отказывается от этой груди, предпочитая вторую, с более «удобным» соском. Подготовить грудь к кормлению можно, вытягивая соски массажем и проводя закаливающие процедуры. Ознакомить с ними может гинеколог или акушер в женской консультации. Такие простые действия могут предотвратить развитие асимметрии.
Разный размер молочных желез перед месячными
Перед менструацией женщина испытывает массу различных изменений в организме, причиной которым становится выброс половых гормонов. Молочные железы могут сильно нагрубать, «наливаться», а разная грудь становится заметной. В основном это связано со строением молочной железы, ведь на гормоны реагирует именно железистая ткань, имеющая вид долек.